ナースマガジン vol.49
【看護ケアQ&A】 ~その人らしさを尊重するケア~
パーソン・センタード・ケア にもとづく認知症看護
投稿日:2024.11.05
超高齢社会が進む日本では、認知症ケアの重要性が一層高まっています。治療が優先される中で、認知症の症状に十分に対応しきれていないことも依然として課題となっています。こうした状況において、認知症ケアにおける看護師の役割は極めて重要です。本特集では、パーソン・センタード・ケアを取り上げ、その人らしさを尊重し、個別のニーズに応じたケアを提供するためのアプローチを紹介します。
今回は、浜松医科大学臨床看護学講座教授の鈴木みずえ先生に、現場から寄せられた認知症看護に関する疑問や悩みについて詳しく伺いました。
今回は、浜松医科大学臨床看護学講座教授の鈴木みずえ先生に、現場から寄せられた認知症看護に関する疑問や悩みについて詳しく伺いました。

監 修
鈴木 みずえ先生
浜松医科大学 臨床看護学講座 教授
BPSDの予防・改善につながるパーソン・セン タード・ケア
認知症の方の症状には認知機能障害とBPSD(認知症の行動と心理症状)に分類されますが、BPSDの多くはストレスによる心身の苦痛から引き起こされるため、ケアを見直すことがBPSDの予防や症状緩和につながります。
ただし、「何もわからない、理解ができない人」という偏見を持ったり、症状だけに目を向けたりするのではなく、その人自身の生活歴や社会心理や心理的ニーズに焦点を当てることが重要です。認知症のある方を1人の「人」として尊重し、その人の視点を重視しながら、人間関係の重要性を強調したケアのことを、パーソン・センタード・ケアと呼びます。
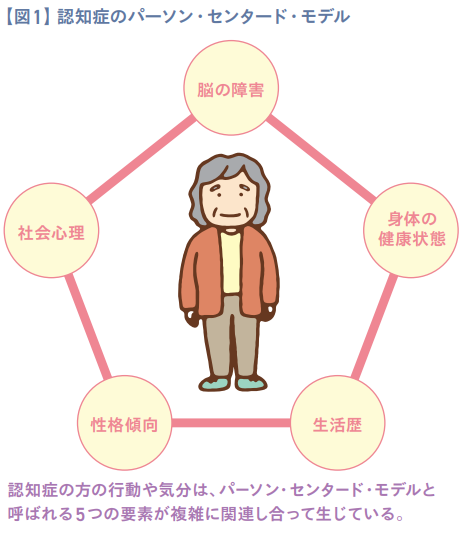
パーソン・センタード・ケアを実践するうえで最も大切になるのは、「1人の人として周囲に受け入れられ、尊重されること」です。このためには、認知症のある方の行動や感じ方、考え方に影響を与える5つの要素(パーソン・センタード・モデル)を大切にしたケアを行うことが大切です(図1)。
BPSDの症状緩和

認知症患者さんのBPSDが日常的に見られ、「家に帰りたい」と何度も訴え、特に夜間に暴力や暴言が増えることがあります。薬を使わずにこれらの症状を和らげる方法があれば教えてください。
—-慢性期病院スタッフ

まずは「どうして家に帰りたいのですか」と気持ちを聴いてみましょう。「今は入院して帰れない」と伝えるのではなく、家に帰りたい気持ちを聴くことで、真のニーズを発見し、対応することで安心される場合もあります。
認知症の患者さんにとって、病院は非日常の世界であり、慣れない環境に置かれることで、緊張や不安が増し、混乱することがあります。また、疾患による身体的な苦痛や機能低下も重なり、自分の居場所がないと感じて、「家に帰りたい」と訴えることがあるでしょう。この「家に帰りたい」という言葉は、認知症による帰宅願望として捉えられることが多いですが、その背景には「自分の居場所がない」 「信頼できる人がいない」と感じているという、別の意味が隠されている場合があります。
さらに、認知症の症状とみなされる行動の裏には、別の原因が潜んでいることもあります。例えば、痛みが原因で原因でせん妄や興奮が引き起こされることがあります。認知症の患者さんは、自分の痛みを言葉でうまく伝えられないことが多く、別の形でその苦痛が現れることがあります。このような場合には、疼痛緩和が必要です。
認知症ケアにおいては、BPSDの原因をアセスメントし、その人の立場や支店からケアを行うことが重要です。患者さんが感じる苦痛や不安を理解し、寄り添うことで、少しでも安心して過ごせる環境を提供できるよう努めましょう。
さらに、認知症の症状とみなされる行動の裏には、別の原因が潜んでいることもあります。例えば、痛みが原因で原因でせん妄や興奮が引き起こされることがあります。認知症の患者さんは、自分の痛みを言葉でうまく伝えられないことが多く、別の形でその苦痛が現れることがあります。このような場合には、疼痛緩和が必要です。
認知症ケアにおいては、BPSDの原因をアセスメントし、その人の立場や支店からケアを行うことが重要です。患者さんが感じる苦痛や不安を理解し、寄り添うことで、少しでも安心して過ごせる環境を提供できるよう努めましょう。

身体拘束予防とスタッフ教育

緊急入院した認知症患者さんは、混乱しやすく転倒のリスクが高まります。身体拘束を避けながら安全を確保するためにどのような対策が効果的でしょうか?また、スタッフ間での認識や経験の違いから、不必要な身体拘束が行われがちです。患者さんの尊厳を守るためには、どのような教育が効果的ですか?
—-急性期病院 主任

転倒リスクが高くなる行動の原因が、激しい不安や恐怖で家に帰りたいからなのか、あるいはトイレに行きたいのか、アセスメントをしたうえで対応しましょう。また、入院時のファーストコンタクトがとても重要です。まずはつらい気持ちを受け止めて、本人目線で声をかけましょう。
緊急入院は非常にストレスのかかる状況であり、患者さんがその場で「わかりました」と言っていても、実際には状況を十分に理解していなかったり、記憶が保てなかったりすることがあります。本当は納得していない場合も少なくありません。このような状況では、患者さんが家に帰りたいと思うのは当然ですが、その感情が高まり、動き回ることで転倒の危険性が増すことがあります。まずは、患者さん自身が「自分はここにいても大丈夫なんだ」 「治療を受けたら帰れるんだ」と実感し、安心できるようにすることが重要です。そのためには、「急な入院で大変でしたね」「骨折されてつらかったですね」といった本人の気持ちに寄り添った声かけを行いましょう。また、状況を紙に書いて、患者さんと一緒に確認することも効果的です。時間がかかるかもしれませんが、他のスタッフと連携して繰り返しし行うことで、患者さんの納得と安心につながります。
不必要な身体拘束を減らすには、当事者のの気持ちを理解するトレーニングや教育が欠かせません。認知症のある方は、周囲から理解されないことや、 「何もわからない人」という偏見につらい体験をしています。この気持ちを体験するため、当事者目線の1人称の動画や、VR・AR(仮想・拡張現実)の教材を開発中です。
当大学の老年看護学領域で、、パーソン・センタード・ケアの実践ガイドを開発しました。パーソン・センタード・ケアを基盤とした身体拘束予防の3STEPをご紹介しています。
不必要な身体拘束を減らすには、当事者のの気持ちを理解するトレーニングや教育が欠かせません。認知症のある方は、周囲から理解されないことや、 「何もわからない人」という偏見につらい体験をしています。この気持ちを体験するため、当事者目線の1人称の動画や、VR・AR(仮想・拡張現実)の教材を開発中です。
当大学の老年看護学領域で、、パーソン・センタード・ケアの実践ガイドを開発しました。パーソン・センタード・ケアを基盤とした身体拘束予防の3STEPをご紹介しています。
▼ダウンロードはこちらから(PDFが表示されたらご自身で保存してください)
「認知症高齢者の看護実践を高めるためのパーソン・センタード・ケアの実践ガイド」
「認知症高齢者の看護実践を高めるためのパーソン・センタード・ケアの実践ガイド」
ケアの拒否

認知症患者さんが食事を拒否することが多く、栄養管理に困っています。その方は立ち上がりが困難で失禁もありますが、 「自分でできる」と言って排泄ケアを拒否します。どのように接すれば受け入れてもらえますか?
—-介護施設 主任

まず、ケアを拒否する理由を考える必要があります。 「認知症があるから食べない」のではなく、何が原因で食べられないのかアセスメントしましょう。その理由に応じた声かけや食べ方の工夫で、食べられるようになることがあります。
注意障害から周囲が騒がしくて食事に集中できない場合や、姿勢の影響で椅子や机の角度が合わず、周囲の人とのトラブルが原因で食事ができないことがあります。まずはこれらの原因をしっかりと判断し、それに応じた対応を行いましょう。視空間認知に障害がある方の場合、白い茶碗に盛られた白いご飯が見えづらかったり、ふりかけが虫のように見えたりすることがあります。見え方には個人差があるため、その方に合った盛り付け方を工夫することが大切です。どう食べてよいかわからない方には、箸やスプーンを手渡したり、 「お魚が美味しそうですね。召し上がってください」といった声かけが効果的です。
また、排泄を失敗してしまうことの苦悩は大きいため、排泄ケアでは、その人のプライバシーや個人の方法が大切にされていなければ拒否されてしまいます。また、誰のケアでも受け入れられるとは限りません。この人だから任せられると感じられるように日常から信頼関係を築くことがとても重要です。
また、排泄を失敗してしまうことの苦悩は大きいため、排泄ケアでは、その人のプライバシーや個人の方法が大切にされていなければ拒否されてしまいます。また、誰のケアでも受け入れられるとは限りません。この人だから任せられると感じられるように日常から信頼関係を築くことがとても重要です。

家族へのサポート、ケアの伝え方

認知症患者さんの家族がケアに疲弊してしまうことが多く、サポートが必要です。家族が患者さんをより理解し、適切にケアできるようになるための効果的な教育やサポート方法を教えてください。
—-訪問看護ステーション スタッフ

まずは家族の介護の努力を認めることが大切です。一生懸命介護をしても良くならず、家族も同じように苦しんでいますが、そのつらさを理解することが重要です。
24時間介護にあたる家族の努力を認めて、感謝を込めてねぎらう必要があります。本人も「家族に迷惑をかけてしまっている」と思っているかもしれません。まずは本人に気持ちを聞き、その思いを家族に伝えるのもよいでしょう。本人も家族も共に苦しんでいることを理解し、双方の気持ちを共有することがお互いの支えになることもあります。
また、介護する家族は、本人の失敗などに目が行きがちですが、できることをフィードバックすることで、家族はその人らしい部分が残っていることに気づき、安心感を得られます。
BPSDへの対応については、家族にパーソン・センタード・ケアの考えを理解していただくのもよいでしょう。BPSDの原因を一緒に考え、それにもとづいてケアを行うことでより効果的な対応ができ、家族の負担を軽減することにもつながります。
また、介護する家族は、本人の失敗などに目が行きがちですが、できることをフィードバックすることで、家族はその人らしい部分が残っていることに気づき、安心感を得られます。
BPSDへの対応については、家族にパーソン・センタード・ケアの考えを理解していただくのもよいでしょう。BPSDの原因を一緒に考え、それにもとづいてケアを行うことでより効果的な対応ができ、家族の負担を軽減することにもつながります。

医療従事者の中には、認知症のある方を「わからない人」「理解ができない人」と見てしまう場合があり、その認識が本人に伝わってBPSDを増大させてしまうことがあります。「認知症だから」と思考を止めるのではなく、記憶の障害などに苦しむ1人の人」として認識して尊重し、その苦しみを理解した関わりを目指していきましょう。
鈴木 みずえ先生
浜松医科大学 臨床看護学講座 教授
浜松医科大学 臨床看護学講座 教授
参考:鈴木みずえ, 「3ステップ式パーソン・センタード・ケアでよくわかる 認知症看護のきほん」. 池田書店, 2019
\ シェア /












