何ぞやシリーズ第21回 「SBT」って何ぞや?
何ぞやシリーズ第21回 「SBT」って何ぞや?
投稿日:2019.09.13

治療上、人工呼吸管理が必要な場合は少なくありません。
かつては段階を経て徐々に行われていた人工呼吸からの離脱(ウィニング)が、今日ではSBT(SpontaneousBreathing Trial)に基づく自発呼吸への早期移行が推奨されています。
皆さん、SBTってご存知ですか?
かつては段階を経て徐々に行われていた人工呼吸からの離脱(ウィニング)が、今日ではSBT(SpontaneousBreathing Trial)に基づく自発呼吸への早期移行が推奨されています。
皆さん、SBTってご存知ですか?

人工呼吸早期離脱の意昧

人工呼吸を受けていること自体、気管チューブなどの人工気道が必要になるし、体は動きにくくなるし、陽圧換気で無理やり肺を広げるし、合併症が起こりやすくなっているわけだよね。
これらがお互いに影響しあうから、その結果、さらに合併症のリスクが高まるんだね。少しずつ段階的な離脱はそれだけ時間がかかるから、その間こういうリスクを負うことになるわけか。
でも、1日1回30分程度とはいえ、ちょっと大丈夫かな、と思っちゃう。
もし離脱が難しかったら、また呼吸サポートをしてしっかり体を休ませて、翌日トライするんでしょ?
結構ハードだよね。
これらがお互いに影響しあうから、その結果、さらに合併症のリスクが高まるんだね。少しずつ段階的な離脱はそれだけ時間がかかるから、その間こういうリスクを負うことになるわけか。
でも、1日1回30分程度とはいえ、ちょっと大丈夫かな、と思っちゃう。
もし離脱が難しかったら、また呼吸サポートをしてしっかり体を休ませて、翌日トライするんでしょ?
結構ハードだよね。

だからガイドラインやプロトコルに沿って、安全に行うことが重要なのよ(表)。
ここでのアウトカムの一つは人工呼吸管理期間をいかに短くするかよね。人工呼吸がまだ必要かを判断するのが難しいことは、今までの研究からわかっているから、評価基準を設けて一気に行おうというわけ。
ここでのアウトカムの一つは人工呼吸管理期間をいかに短くするかよね。人工呼吸がまだ必要かを判断するのが難しいことは、今までの研究からわかっているから、評価基準を設けて一気に行おうというわけ。

これが主流とは知らなかったよ〜。僕ら医師もICUにはいろんな診療科が関わっていて、術後管理まで気が回らないことも多いからなあ。
集中ケアの認定ナースや呼吸療法士諸君の方がずっと詳しいし、彼らが介入した方が、早期離脱の成績がいいっていうじゃないか。
ただ、徐々に離脱したほうがいい患者さんもいるわけだし、プロトコルを導入する際は、院内での運用ルールを定めて、多職種が積極的に意見交換をして修正していくことが大切なんだろうな。
集中ケアの認定ナースや呼吸療法士諸君の方がずっと詳しいし、彼らが介入した方が、早期離脱の成績がいいっていうじゃないか。
ただ、徐々に離脱したほうがいい患者さんもいるわけだし、プロトコルを導入する際は、院内での運用ルールを定めて、多職種が積極的に意見交換をして修正していくことが大切なんだろうな。

SBTの前にはSAT

ところでSBTを実施する前に、もう一つ大切なことがあるのよね。SAT(Spontaneous Awakening Trial)、自発覚醒トライアルよ(図)。
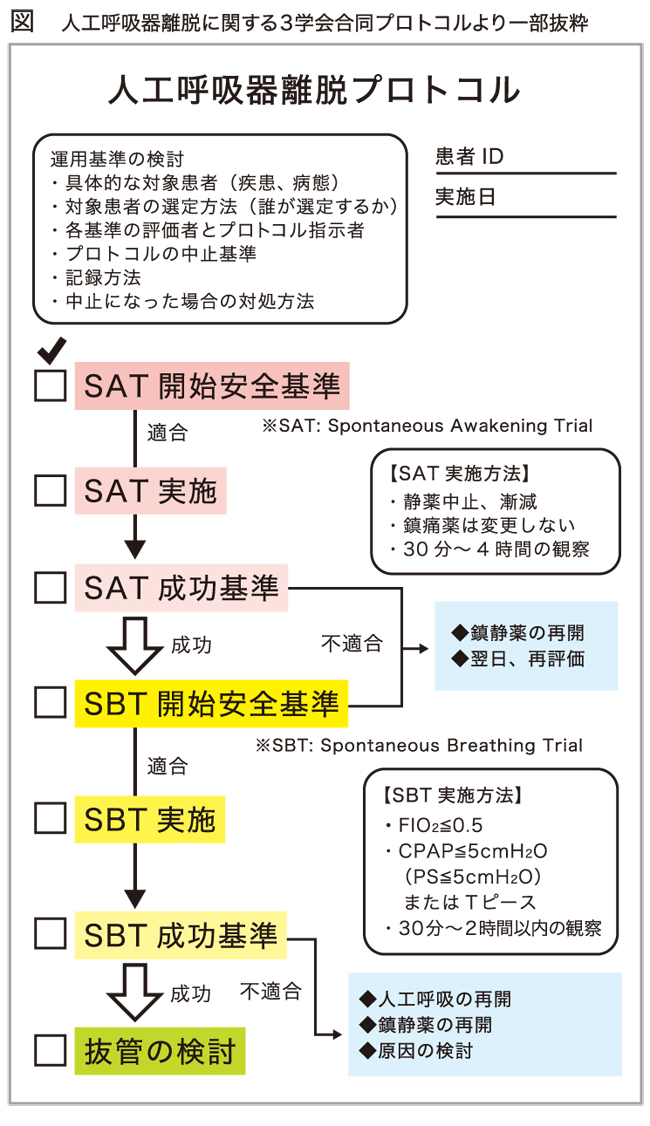

そうだね。重症度によってしっかり鎮静をかけないといけない場合もあるけれど、人工呼吸器をつけている人をみんな眠らせておかないといけないわけじゃないよね。
むしろ痛みがコントロールできていれば、不安や不穏がない程度の薬でよくて、鎮静が不要なら日中は覚醒を促すことが主流になりつつあるんだね。
むしろ痛みがコントロールできていれば、不安や不穏がない程度の薬でよくて、鎮静が不要なら日中は覚醒を促すことが主流になりつつあるんだね。

僕も調べたよ。例えば昔よく使われていたベンゾジアゼピン系の鎮静薬だと、覚醒までに時間がかかる上、その過程でせん妄になったり呼吸抑制が起きたりしたんでしょ?
今は、気管挿管されている患者さんでも、本当に眠らせる必要のある患者さん以外は鎮静をかけすぎないようにして、鎮痛薬のみのこともあるみたいだね。
今は、気管挿管されている患者さんでも、本当に眠らせる必要のある患者さん以外は鎮静をかけすぎないようにして、鎮痛薬のみのこともあるみたいだね。

鎮静薬を持続的に投与していても、薬剤の蓄積を避けるために1日に1回は、原則として自発的に覚醒するまで薬を切るようにしているの。
もちろん、薬剤の種類や鎮静の深さによるわ。
それができたら、人工呼吸器をつけたままでも理学療法士さんと協働して、端座位をとったり、歩いている人もいるわ。
これも意識があるからできることよね。
もちろん、薬剤の種類や鎮静の深さによるわ。
それができたら、人工呼吸器をつけたままでも理学療法士さんと協働して、端座位をとったり、歩いている人もいるわ。
これも意識があるからできることよね。

そういうことだね。早期離床、早期リハビリ、早期離脱を進めていくためには、気力と筋力がある程度保たれているうちに始めることが大切だ。
ああ、今回はお腹も頭もパンパンになったよ〜。
(つづく)
ああ、今回はお腹も頭もパンパンになったよ〜。
(つづく)
■監修 札幌市立大学 看護学部 看護学研究科成人看護学領域(急性期看護学)
教授・看護師 卯野木健先生
■参考 日本集中治療医学会/日本呼吸療法医学会/
日本クリティカルケア看護学会:人工呼吸器離脱に関する3学会合同プロトコル
教授・看護師 卯野木健先生
■参考 日本集中治療医学会/日本呼吸療法医学会/
日本クリティカルケア看護学会:人工呼吸器離脱に関する3学会合同プロトコル
\ シェア /











